|
||||||||||||
|
|
|||||||||||||||||||||||||||
| 1.概念 | |||||||||||||||||||||||||||
| 本疾患は原因不明で、主として若い成人にみられ、浮腫、線維(筋)症や潰瘍をともなう肉芽腫性炎症性病変からなり、消化管のどの部位にもおこりうる。消化管以外(とくに皮膚)にも転移性病変がおこることがある。原著では回腸末端をおかす(回腸末端炎)と記載されたが、その後口腔から肛門までの消化管のあらゆる部位におこりうることがわかった。臨床像は病変の部位や範囲による。発熱、栄養障害、貧血、関節炎、虹彩炎、肝障害などの全身性合併症がおこりうる。 〔WHOのCIOMS(Council for International Organizations of Medical Sciences.医科学国際組織委員会)による概念(1973)を一部改訂〕 八尾恒良:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成6年度研究報告書 |
|||||||||||||||||||||||||||
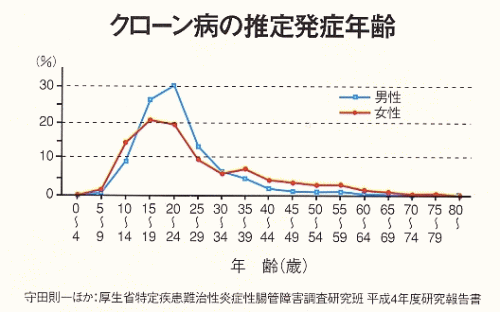
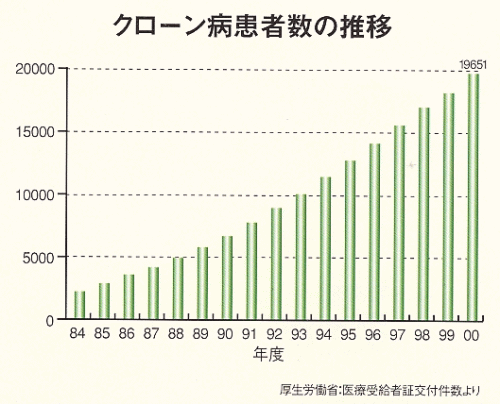
| ■疫学 平成3年の全国疫学調査では、推計受療患者数は7,200(95%信頼区間6,400〜8,000)であった。人口10万対の有病率は5.85(男性7.94、女性3.83)で、罹患率は0.51(男性0.71、女性0.32)であり、男女比は約2:1で男性に多い。発症年齢は男性で20〜24歳、女性で15〜19歳にピークがみられ、19歳以下の若年者が全体の37.1%を占めた。 特定疾患医療受給者証交付件数から患者数の推移をみると平成12年度には19,651人が登録されており、潰瘍性大腸炎と同様に毎年10%程度の増加を示している。 |
|||||||||||||||||||||||||||
| ▼クローン病の推定発症年齢 | |||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
| ▼クローン病患者数の推移 | |||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
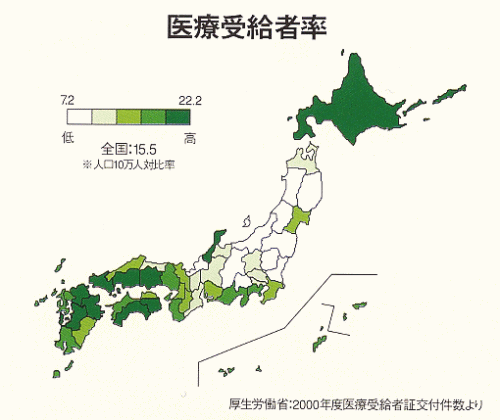
| ▼医療受給者率 | |||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||
| 臨床像 | |||||||||||||||||||||||||||
| ■病変部位 大多数は小腸や大腸、またはその両者に縦走潰瘍や敷石像などの病変を有する。  本症の病型は縦走潰瘍、敷石像または狭窄の存在部位による(例:小腸型、小腸大腸型、大腸型、直腸型、胃・十二指腸型など)。これらの所見を欠く場合は特殊型とする。特殊型には多発アフタ型や盲腸虫垂限局型などがある。 八尾恒良:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成6年度研究報告書 |
|||||||||||||||||||||||||||
| ■臨床症状 腹痛、下痢、体重減少、発熱、肛門病変などがよくみられる症状である。ときに虫垂炎に類似の症状、腸閉塞、腸穿孔、大出血で発症する。また、腹部症状を欠き、肛門病変や発熱(不明熱)で発症することもある。 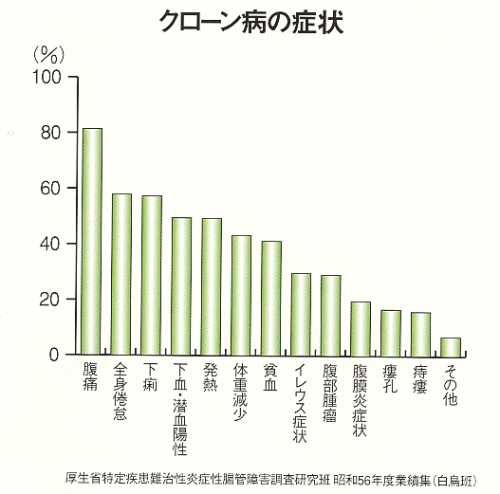 |
|||||||||||||||||||||||||||
| ■消化管病変 | |||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
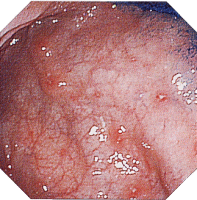
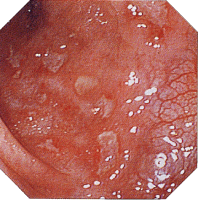
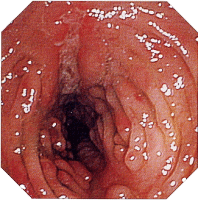
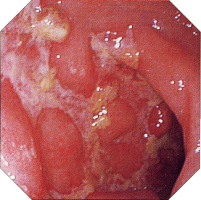
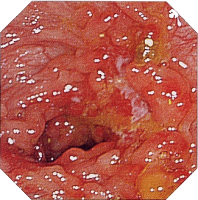
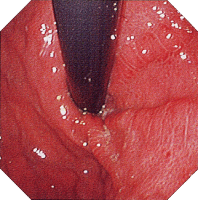
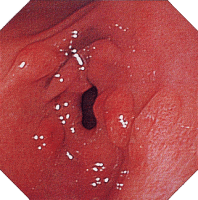
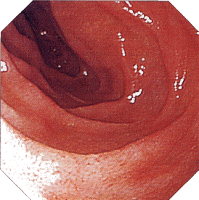
| 内視鏡所見 | |||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
| 肛門部病変 | |||||||||||||||||||||||||||
■肛門病変の頻度
福島恒男ほか:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成7年度研究報告書 |
|||||||||||||||||||||||||||
| 消化管外合併症 | |||||||||||||||||||||||||||
| ■消化管外病変 1)血液:貧血、低蛋白血症など 2)関節:腸性関節炎、強直性脊椎炎など 3)皮膚:口内アフタ、結節性紅斑、壊疽性膿皮症、多形滲出性紅斑など 4)眼:虹彩炎、ブドウ膜炎など 5)栄養代謝:成長障害、微量元素欠乏、ビタミン欠乏(ビタミンB12、葉酸など)、アミロイドーシスなど 6)悪性腫瘍:腸癌など 7)その他:原発性硬化性胆管炎 八尾恒良:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成6年度研究報告書 |
|||||||||||||||||||||||||||
| 診断 | |||||||||||||||||||||||||||
■診断基準
(註6) A.縦走潰瘍のみの場合、虚血性大腸炎や潰瘍性大腸炎を除外することが必要である。 (註7) B.敷石像のみの場合、虚血性大腸炎を除外することが必要である。 (註8) 副所見bのみで疑診とした場合は同所見が3ヵ月恒存することが必要である。 (註9) 腸結核などの肉芽腫を有する炎症性疾患を除外することが必要である。 |
|||||||||||||||||||||||||||
| 内科的治療 | |||||||||||||||||||||||||||
| ■治療原則 クローン病を完治させる治療法は、現時点ではない。治療の目的は、病勢をコントロールし、患者のQOLを高めることである。そのために、薬物療法、栄養療法、外科療法を組み合わせて、栄養状態を維持し、症状を抑え、炎症の再燃・再発を予防することにある。治療にあたっては患者にクローン病がどのような病気であるかを良く説明し、患者個々の社会的背景や環境を十分に考慮し、治療法を選択する。 樋渡信夫:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成9年度研究報告書 ■内科的治療のポイント 初診・診断時および急性増悪期の治療 原則として入院・絶食の上、栄養療法を行う。炎症の程度によっては、5-アミノサリチル酸などの薬物療法から開始してもよい。
緩解維持治療法および術後再燃防止・再発予防
再燃・再発に対する治療
ペンタサを3g/日に増量する。4〜6週間で明らかな改善があれば引き続きこの量を投与する。 ◆副腎皮質ホルモン 5-アミノサリチル酸製剤の増量によっても明らかな改善が得られない場合、あるいは緩解維持療法で最大量投与している場合は、プレドニゾロンを1日40〜60mg投与する。2週間毎に効果を判定し、症状が改善したら、(40)、30、20mgと2週間ずつ減量し、以後は5mgづつ減量して離脱する。 ◆免疫抑制剤 プレドニゾロンの減量・離脱が困難なときには、アザチオプリン(イムランなど)あるいは6MP1日50〜100mgを併用するのもひとつの方法である。効果発現までに3〜4ヵ月を要することもある。 ◆メトロニダゾール 5-アミノサリチル酸製剤やプレドニゾロンで明らかな改善がないときには、メトロニダゾール(フラジール)1日750mgを併用してみるのもよい。 肛門部病変に対する治療 腸管病変の活動性を鎮め、緩解状態にもっていくような治療に努める。膿瘍形成時にはメトロニダゾール、あるいは広域スペクトル抗生物質を投与し、外科・肛門科医に診察・治療を依頼する。 |
|||||||||||||||||||||||||||
| 外科的治療 | |||||||||||||||||||||||||||
| 外科治療の目的は、愁訴の原因となっている合併症に外科的処置を加え患者のQOLを改善することにある。 ■手術適応 1)絶対的適応 腸閉塞、穿孔、大量出血、中毒性巨大結腸症では、救命のため緊急手術もしくは準緊急手術を要する。癌合併も絶対的適応であるが、上記症状がない場合には待期的手術を原則とする。 2)相対的適応 難治性狭窄、膿瘍、内瘻、外瘻のほか、発育障害や内科的治療無効例、さらに二次性の肛門部病変が含まれる。すなわち、肛門周囲膿瘍、排膿の多い有痛性痔瘻が手術適応となる。 名川弘一ほか:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成10年度研究報告書 ■周術期の管理 1)術前管理 内科的療法により、急性病変を沈静化するとともに栄養状態が不良な例ではその改善をはかる。この間に、栄養状態をはじめとする患者の病態の評価を行う。また、ステロイド剤投与例では、可能ならば減量して手術へ移行する。 2)術後管理 ステロイド剤投与例では、少なくとも術後数日間はステロイド剤のカバーリングを行う。経口摂取可能となった時点で、栄養療法や薬物療法の維持療法に漸次移行する。 名川弘一ほか:厚生省特定疾患難治性炎症性腸管障害調査研究班 平成10年度研究報告書 ■手術理由 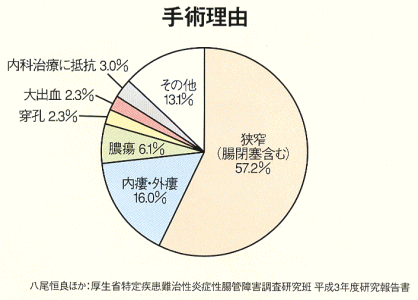 |
|||||||||||||||||||||||||||
| IBD current 別冊「一目でわかるIBD」 2002年1月発行 より | |||||||||||||||||||||||||||
| ▲ MENU Top |